Острая фибрилляция предсердий (AF) — одна из наиболее распространенных аритмий, наблюдаемых в отделениях неотложной помощи (ED). Состоялись обширные дискуссии и дебаты о наилучшем способе лечения острой ФП, сосредоточенные вокруг контроля частоты и ритма. Тем не менее, существует мало данных, которые помогут выбрать оптимальный подход к управлению ритмом после выбора этой опции. В результате отсутствия убедительных доказательств существуют значительные различия в управлении. Более точные данные являются неотъемлемой частью внедрения передовой практики. В рандомизированном исследовании RAFF2 была предпринята попытка предоставить больше данных по дебатам об электрической и фармакологической кардиоверсии у пациентов с острой фибрилляцией / трепетанием предсердий.
Что они сделали:
- Недавно возникшая фибрилляция предсердий / трепетание предсердий (RAFF2)
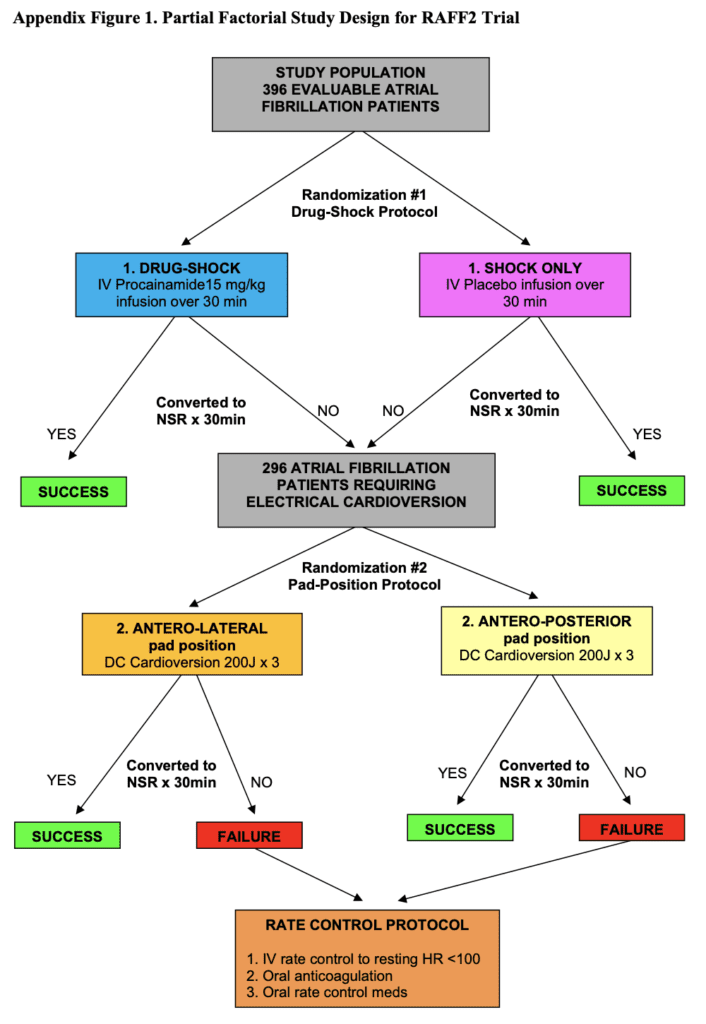
- Частичное факторное исследование двух протоколов для пациентов с острой фибрилляцией предсердий в 11 отделениях отделения академической больницы в Канаде.
- Протокол 1:
- Рандомизированное слепое плацебо-контролируемое сравнение попытки фармакологической кардиоверсии с внутривенным введением прокаинамида (15 мг / кг в 500 мл 0,9% физиологического раствора в течение 30 минут с максимальной дозой 1500 мг) с последующей электрической кардиоверсией при необходимости (до 3 разрядов разряда) , каждый при ≥200 Дж) по сравнению с инфузией плацебо с последующей электрической кардиоверсией
- Протокол 2 (пациенты, получающие электрическую кардиоверсию):
- Рандомизированное открытое вложенное сравнение переднезаднего и переднебокового положений подушечек.
- Первичный: преобразование в нормальный синусовый ритм в течение не менее 30 минут в любое время.
- Дополнительный:
- Сердечный ритм в состоянии
- Продолжительность пребывания в ED
- Неблагоприятные события
- Гемодинамически стабильные пациенты с первичным диагнозом острой фибрилляции предсердий продолжительностью не менее 3 часов
- Острая фибрилляция предсердий = явная история начала заболевания в течение 48 часов после прибытия в отделение неотложной помощи, начало в течение 7 дней после прибытия и адекватная антикоагуляция в течение как минимум 4 недель или начало в течение 7 дней после прибытия и отсутствие тромба левого предсердия при чреспищеводной эхокардиографии
- Симптомы потребовали раннего лечения
- Соответствующий вариант фармакологической или электрической кардиоверсии.
- Невозможно дать согласие
- Постоянная фибрилляция предсердий
- Гемодинамическая нестабильность, требующая немедленной кардиоверсии.
- Гемодинамически нестабильно = САД
- Первичное проявление другого состояния: (например, пневмония, тромбоэмболия легочной артерии, сепсис)
- Преобразовано спонтанно до рандомизации.
- Ранее участвовал в исследовании
- Известная сердечная недостаточность (ФВЛЖ
- ЧСС
- AV-блокада 3 rd степени или полная БЛНПГ
- Синдром Бругада
- В настоящее время принимает антиаритмические препараты I или III класса, кроме амиодарона.
- Повышенная чувствительность к новокаинамиду.
- Недавний МИ (
- Терминальная стадия заболевания печени.
- Кормление грудью или беременность
- Включено 396 пациентов.
- Группа лекарственного шока: 204 пациента.
- Группа только после шока: 192 пациента.
- Переход на NSR (основной результат):
- Наркотический шок: 96%
- Только шок: 92%
- Абсолютная разница 4,0%; 95% ДИ от 0 до 9; р = 0,07
- 52% пациентов в группе лекарственного шока преобразовались только после инфузии лекарства против 9% в группе только шока.
- Нет разницы в средней общей ED LOS: 7,1 ч против 7,6 ч.
- Никаких серьезных побочных эффектов ни в одной из групп.
- Через 14 дней наблюдения 95% пациентов имели NSR на ЭКГ.
- Выписка домой:
- Наркотический шок: 97%
- Только шок: 95%.
- P = 0,60
- Преобразование в NSR на основе положения контактной площадки:
- Переднезадний: 92%
- Переднебоковой: 94%
- 1,01 руб .; 95% ДИ от 0,95 до 1,09; P = 0,68
- Большинство пациентов преобразовались после одного разряда (88% против 81%).
- Задал важный клинический вопрос после минимальных предварительных исследований.
- Нет потерь для наблюдения (учтены все включенные пациенты)
- Электрофизиолог, не имеющий отношения к назначению в группу, вынес решение по первоначальной ЭКГ, чтобы убедиться, что ритм был фибрилляцией предсердий.
- Пациенты, научный персонал и персонал отделения неотложной помощи были замаскированы для группового задания.
- Обсуждения с персоналом больницы подтвердили, что персонал не смог идентифицировать жидкость в каждом пакете.
- Пациенты были повторно обследованы научным персоналом через 14 дней для определения сердечного ритма, повторных посещений отделения неотложной помощи, инсульта и выживаемости.
- Первичный аналитический подход для Протокола 1 включал принцип намерения лечить и вторичный модифицированный анализ намерения лечить, который исключал пациентов, которые перешли на синусовый ритм до начала исследования.
- Выполнен множественный логистический регрессионный анализ для учета потенциальных факторов, влияющих на факторы, которые были выбраны априори для проверки точности результатов.
- Группы были достаточно сбалансированы на исходном уровне по демографическим и клиническим характеристикам.
- Мощность исследования составила 90%, чтобы выявить разницу в 10%. Возможно, это было слишком амбициозно.
- Это примерная выборка, а не последовательная выборка, которая может исказить результаты. Из 11 096 прошедших скрининг пациентов 210 не были допущены к участию в исследовании, что могло изменить результаты исследования.
- Многие пациенты (на самом деле 582) чаще всего отказывались от участия, потому что отдавали предпочтение фармакологической или электрической кардиоверсии.
- Другие фармацевтические варианты, такие как флекаинид или пропафенон, не изучались.
- Тромбоэмболические осложнения после кардиоверсии редки. Потребовалось бы гораздо более крупное исследование, чтобы более четко показать, кого можно безопасно сделать кардиоверт без антикоагуляции.
- Знание критериев включения / исключения имеет решающее значение при оценке литературы. Ключевым исключением из этого исследования является первичное проявление другого состояния: (например, пневмония, тромбоэмболия легочной артерии, сепсис и т. Д.). Эта статья в основном посвящена одиночной фибрилляции / трепетанию предсердий, и мы должны быть осторожны при экстраполяции на группы, не включенные в исследование.
- У пациентов, получавших инфузию, прием лекарства был прекращен, если патент преобразовался в NSR до максимальной дозы, если скорректированный интервал QT увеличился более чем на 35%, интервал QRS превысил 120 мс или частота сердечных сокращений пациента упала ниже 60 ударов в минуту
- Продолжительность пребывания между группами напрямую не сравнивалась из-за того, что группа, принимавшая только электрошок, получала 30-минутную инфузию плацебо с последующим 30-минутным периодом наблюдения для сохранения слепоты, поскольку именно это и было сделано в препарате. -shock также группа
- Пациентам, у которых САД упало ниже 100 мм рт. ст., инфузию прерывали на 15 минут и вводили болюс 250 мл 0,9% физиологического раствора. Если артериальное давление пациента возвращалось как минимум до 100 мм рт. Ст., Инфузия возобновлялась, если нет, инфузия прекращалась.
- Пациенты, отнесенные к группе, принимавшей только электрошок, получали аналогичную инфузию 0,9% физиологического раствора плацебо в зависимости от веса в течение 30 минут, прежде чем их рандомизировали для одной из двух стратегий размещения подушечек.
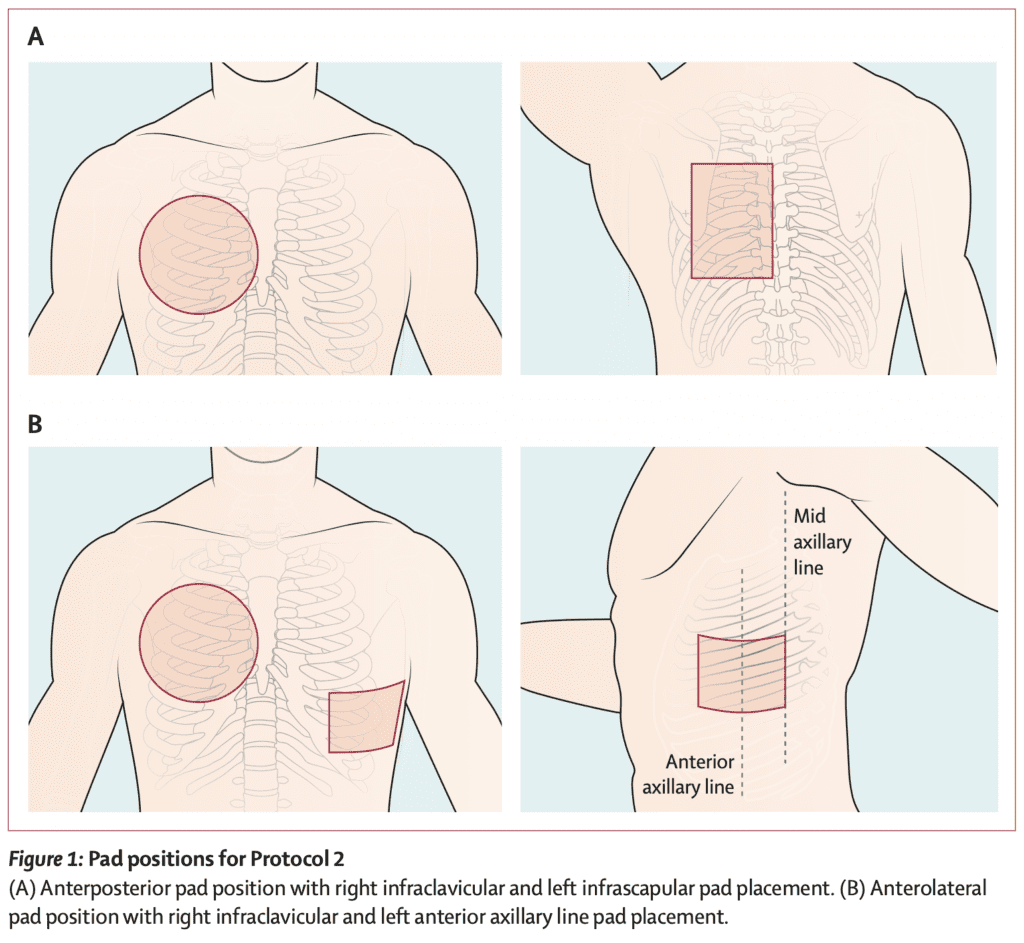
- Позиции прокладок для протокола 2
- Расчет размера выборки для Протокола 1 был определен путем опроса исследователей, поскольку ранее не проводилось исследования для определения этого числа. Была предсказана 90% -ная мощность для обнаружения абсолютной разницы в 10% между группами, предполагая, что контрольный коэффициент конверсии составляет 85% для группы, получавшей только электрошок. Разница в 10% могла быть слишком амбициозной. Даже разница в 4% все равно будет значительной (NNT = 25), но потребует гораздо более обширного исследования.
- Использование любой из этих стратегий привело к тому, что почти 50% пациентов были выписаны домой на антикоагулянтной терапии. В зависимости от страхового статуса пациента и возможности последующего наблюдения это может быть проблемой. Об этом свидетельствует тот факт, что только от 32 до 35% пациентов в этом исследовании посещали амбулаторно.
- В группе лекарственного шока в целом было больше побочных эффектов (чаще всего преходящая гипотензия), но в группе с электрической кардиоверсией было больше гипоксии, необходимости маневрирования дыхательных путей и даже одного пациента с остановкой сердца (который выжил) из-за отсутствие синхронизации. Большинство из них можно отнести к процедурной седации, а не к самой кардиоверсии.
- Результат испытания, полностью основанный на гипотезе, заключается в том, что стратегия лекарственного шока была более эффективной для пациентов с 1 st эпизодом фибрилляции предсердий и для пациентов
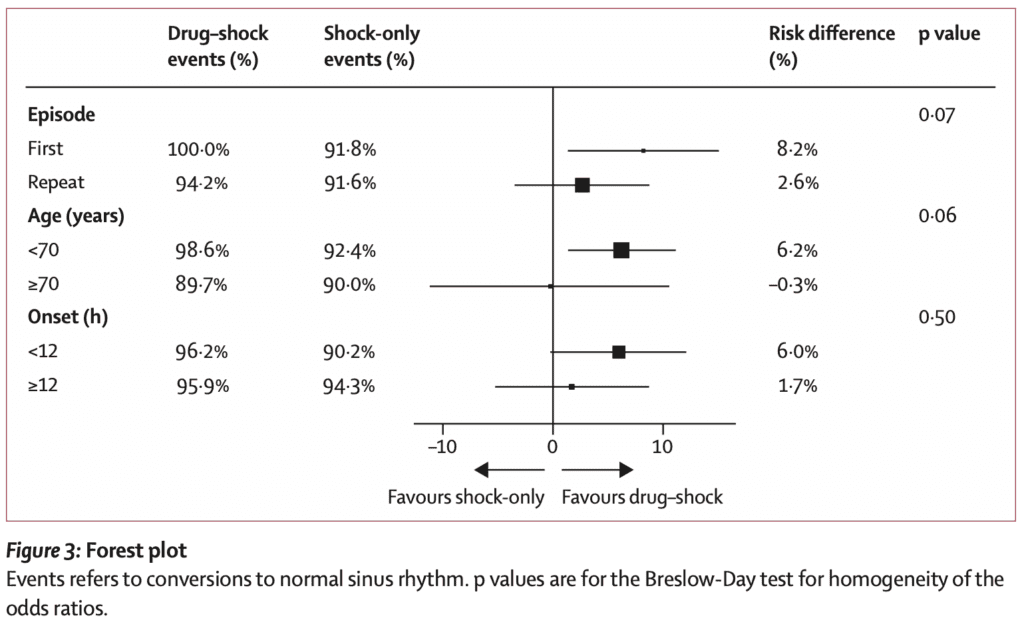
- Антикоагуляция при выписке определялась по шкале CHADS2 ≥1 или возрасту ≥65 лет. Потребность в длительной пероральной антикоагуляции определялась при контрольном визите.
Заключение автора: «Стратегии медикаментозного шока и только шок были высокоэффективными, быстрыми и безопасными в восстановлении синусового ритма у пациентов в отделении неотложной помощи с острой фибрилляцией предсердий. , избегая необходимости возвращаться в больницу. Инфузия препарата сработала примерно для половины пациентов и позволила избежать ресурсоемкой процедурной седации, необходимой для электрической кардиоверсии. Мы также не обнаружили существенной разницы между переднебоковым и переднезадним положением подушечек при электрической кардиоверсии. Немедленный контроль ритма у пациентов отделения неотложной помощи с острой фибрилляцией предсердий приводит к отличным результатам ».
Клиническая точка зрения: Стратегии «лекарственного шока» и «только шок» привели к сходным показателям конверсии и частоте выписки из дома. Продолжительность пребывания в группах была одинаковой; однако это не соответствует реальному применению, в котором метод «первым делом разряда» не предусматривает 30-минутного вливания плацебо с целью ослепления. В конечном счете, любой подход подходит с учетом комфорта поставщика, предпочтений пациента и соображений отделения.